Werbung

|
© Fotos by Jan Amsler, OnlineReports.ch
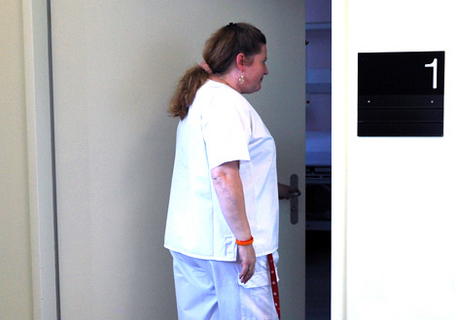 "Früher war da ein Sitzungszimmer": Pflegefachfrau Wymann, Sterbezimmer
Das Ziel ist ein möglichst schmerzfreies SterbenÄrzte und Pflegefachfrauen sprechen über Schmerzen, Angehörige und Tod: Report über die palliative Betreuung im Basler Felix Platter-Spital Von Jan Amsler Das Sterben: Notwendiges Übel, Bestandteil des Lebens, Erlösung vom Leid, Befreiung der Seele. Was auch immer der Tod für den Einzelnen bedeutet: "Jedes Sterben ist einzigartig", findet Regula Danuser, diplomierte Pflegefachfrau im Basler Felix Platter-Spital (FPS). Sie hat in ihren über 33 Berufsjahren "kein einziges Mal" erlebt, dass zwei Menschen auf die gleiche Weise "von uns gegangen" sind. Zwar denkt Danuser beim Joggen in der Freizeit gelegentlich an ihre verstorbenen Patienten zurück. So etwas wie eine Hemmschwelle gegenüber schwierigen Berufssituationen kennt sie aber nicht: Der Pflegespezialistin lag schon immer am Herzen, "auch das 'Gehen' am Lebensende zu begleiten".
"Palliativmedizin hat primär nichts
Reto W. Kressig, der 54-jährige Professor und Chefarzt des Universitären Zentrums für Altersmedizin am FPS (Bild), residiert im ersten Stock des Hauptgebäudes. Auch er bestätigt, dass Palliativmedizin "primär nichts mit Sterben zu tun hat". Schliesslich gingen fast 80 Prozent der Klinik-Patienten wieder nach Hause. Es handle sich dabei vielmehr um die Therapierung von chronischen Krankheiten wie altersdegenerative Veränderungen, Herzinsuffizienz oder Schmerzen im Bewegungsapparat. Schmerzfreiheit sei einfach zu erreichen, aber besonders anspruchsvoll sei die Begleitung auf psychologischer Ebene – Spiritualität und Religiosität eingeschlossen.
"Hier ist man auch am Lebensende
Silvia Wymann hat ihre Gewohnheiten. So verabschiedet sie sich nach Dienstschluss immer von ihren Betreuten. Wenn sie während ihrer Arbeit ahnt, dass ein Patient demnächst sterben könnte, nimmt sie sich Zeit und meldet sich bei ihren Kollegen "für 30 oder 45 Minuten" ab, sitzt ans Bett und ist einfach "da". Sie sei "auch schon eine halbe Stunde neben einem Patienten gesessen und habe seine Hand gehalten, als er dann friedlich einschlief." Wichtig ist ihr diese Nähe insbesondere dann, wenn ein Sterbender keine
"Das Sterben ist nicht einfach
"Klar, gewisse Gedanken sind immer da. Aber ich studiere nicht lange dran herum", meint auch Silvia Wymann. Nach dem Tod eines Patienten mache sie sich daran, den Körper schön herzurichten, zu rasieren, das Zimmer von den medizinischen Instrumenten leerzuräumen und es mit einer Blume zu schmücken. In diesem Raum sollen Angehörige auch trauern können: "Oft ist dies das letzte Bild, das die Angehörigen vom Verstorbenen haben."
"Sterbehilfe wäre für mich persönlich
Auch der Chefarzt Kressig beschäftigt sich oft mit den Angehörigen: "Man kann alles erleben: Schockierung, Verneinung, aber manchmal auch ein Aha-Erlebnis." Wenn die Gesundheitslage prekär ist, rate er den Angehörigen, dass es vielleicht menschlicher sei, den Patienten im Felix Platter-Spital zu behalten, statt ihn in die Intensivstation des Universitätsspitals zu bringen und lebensverlängernde Eingriffe zu treffen. 20. November 2014
"Danke" Hochinteressant und lesenswert. Danke. Irène Haab-Deucher, Binningen |
Was Sie auch noch interessieren könnte
 |
Mit 99 jede Woche ins Turnen |
|||
 |
Vergänglichkeit wird zelebriert |
|||
 |
Letzte Saison unter Ivor Bolton |
|||
 |
vor Gewissens-Entscheid |
|||
 |
Reaktionen |

Ein Schweizer Vorzeige-Projekt:
20 Jahre "Obstgarten Farnsberg"
20 Jahre "Obstgarten Farnsberg"
Mit Birdlife-Projektleiter Jonas Schälle
unterwegs in einem Bijou der Biodiversität.

Reizfigur Sarah Regez:
Gefahr eines Absturzes
Gefahr eines Absturzes
Peter Knechtli über die Kontakte
der SVP-Politikerin zu Rechtsextremen.
 |
Reaktionen |

Hirnschlag mit 47: Die Geschichte von Patrick Moser
Der Baselbieter Lehrer und Journalist hat ein Buch über diesen Einschnitt geschrieben.

Kitas in Baselland: Personal und Eltern wandern in die Stadt ab
Eine Kita-Allianz will verhindern, dass die Situation noch prekärer wird.
 |
Reaktionen |

Permatrend muss nach
über 46 Jahren schliessen
über 46 Jahren schliessen
Mit dem Textildruck-Betrieb geht auch ein Stück Baselbieter Unternehmensgeschichte.

Regierung kontert den
Herr-im-Haus-Standpunkt
Herr-im-Haus-Standpunkt
Peter Knechtli zur Unterschutz-Stellung
der verwüsteten Sissacher Tschudy-Villa.
www.onlinereports.ch - Das unabhängige News-Portal der Nordwestschweiz
© Das Copyright sämtlicher auf dem Portal www.onlinereports.ch enthaltenen multimedialer Inhalte (Text, Bild, Audio, Video) liegt bei der OnlineReports GmbH sowie bei den Autorinnen und Autoren. Alle Rechte vorbehalten. Nachdruck und Veröffentlichungen jeder Art nur gegen Honorar und mit schriftlichem Einverständnis der Redaktion von OnlineReports.ch.
Die Redaktion bedingt hiermit jegliche Verantwortung und Haftung für Werbe-Banner oder andere Beiträge von Dritten oder einzelnen Autoren ab, die eigene Beiträge, wenn auch mit Zustimmung der Redaktion, auf der Plattform von OnlineReports publizieren. OnlineReports bemüht sich nach bestem Wissen und Gewissen darum, Urheber- und andere Rechte von Dritten durch ihre Publikationen nicht zu verletzen. Wer dennoch eine Verletzung derartiger Rechte auf OnlineReports feststellt, wird gebeten, die Redaktion umgehend zu informieren, damit die beanstandeten Inhalte unverzüglich entfernt werden können.
Auf dieser Website gibt es Links zu Websites Dritter. Sobald Sie diese anklicken, verlassen Sie unseren Einflussbereich. Für fremde Websites, zu welchen von dieser Website aus ein Link besteht, übernimmt OnlineReports keine inhaltliche oder rechtliche Verantwortung. Dasselbe gilt für Websites Dritter, die auf OnlineReports verlinken.





 lindern, die das Sterben zu einem schmerzhaften Ereignis machen." Es stelle sicher, dass der Patient nach neusten Erkenntnissen begleitet und betreut wird.
lindern, die das Sterben zu einem schmerzhaften Ereignis machen." Es stelle sicher, dass der Patient nach neusten Erkenntnissen begleitet und betreut wird. Angehörigen hat oder diese noch nicht im Spital angekommen sind. Das sieht auch Kressig so. Er garantiert: "Hier ist man auch am Lebensende nicht alleine."
Angehörigen hat oder diese noch nicht im Spital angekommen sind. Das sieht auch Kressig so. Er garantiert: "Hier ist man auch am Lebensende nicht alleine." damit der Arzt und auch die Familie besser einschätzen können, welche Handlungen dem Willen des Sterbenden am besten entsprächen.
damit der Arzt und auch die Familie besser einschätzen können, welche Handlungen dem Willen des Sterbenden am besten entsprächen.










